Resumen ejecutivo
La salud constituye una condición estructural del medio rural, no solo en términos de atención sanitaria, sino como factor determinante del arraigo poblacional, la calidad de vida y la sostenibilidad territorial. El acceso efectivo a los servicios de salud, la disponibilidad de cuidados y la capacidad de respuesta del sistema condicionan de forma directa las oportunidades vitales de los territorios rurales, especialmente en contextos marcados por la dispersión, el envejecimiento demográfico y la limitación de recursos.
Figura 1. La salud como infraestructura territorial del medio rural
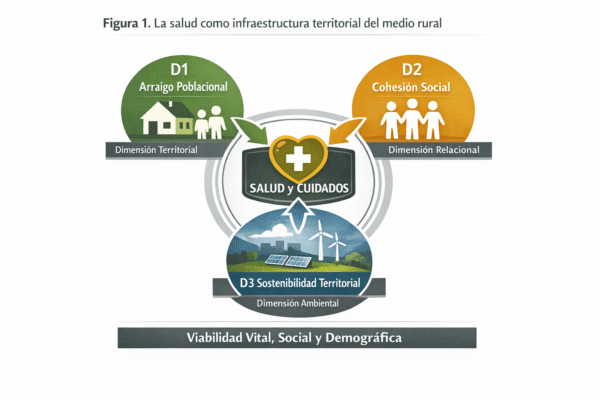 La figura representa la salud y los cuidados como una infraestructura básica del desarrollo rural, en interacción directa con el arraigo poblacional, la cohesión social y la sostenibilidad territorial. A diferencia de una lectura sectorial, la salud se presenta como un elemento habilitante que condiciona la viabilidad vital y social de los territorios rurales.
La figura representa la salud y los cuidados como una infraestructura básica del desarrollo rural, en interacción directa con el arraigo poblacional, la cohesión social y la sostenibilidad territorial. A diferencia de una lectura sectorial, la salud se presenta como un elemento habilitante que condiciona la viabilidad vital y social de los territorios rurales.
Este artículo presenta un diagnóstico territorial de la salud y los cuidados en el medio rural desde una perspectiva sistémica, alejándose de enfoques centrados exclusivamente en la dotación de infraestructuras, el número de profesionales o los indicadores administrativos de cobertura. El análisis pone el foco en la accesibilidad sanitaria real, los límites operativos de la telemedicina en contextos rurales y el papel clave —frecuentemente invisibilizado— de las redes comunitarias de cuidados como soporte cotidiano del bienestar.
A partir de un marco analítico propio y de la construcción del Índice de Salud y Bienestar en Entornos Rurales (ISABER), el estudio identifica brechas estructurales que no pueden explicarse únicamente por déficits puntuales de recursos, sino por la interacción entre factores demográficos, territoriales y organizativos. Los resultados muestran que la desigualdad en salud en el medio rural se manifiesta menos en la ausencia formal de servicios y más en términos de tiempo, distancia, dependencia y continuidad del cuidado, introduciendo fricciones persistentes en la vida diaria de la población.
El diagnóstico evidencia asimismo que la digitalización sanitaria, y en particular la telemedicina, actúa como un complemento necesario pero insuficiente cuando no se acompaña de conectividad efectiva, alfabetización digital y apoyo presencial. En ausencia de estas condiciones, la digitalización puede reproducir o incluso amplificar desigualdades existentes, beneficiando de forma desigual a distintos segmentos de la población rural.
De forma paralela, el análisis pone de relieve que las redes comunitarias y los cuidados informales constituyen una infraestructura social crítica para la sostenibilidad del bienestar rural. Familiares, vecinos y apoyos comunitarios sostienen una parte significativa de la atención cotidiana, especialmente en contextos de envejecimiento y dependencia, aunque lo hacen sin reconocimiento institucional equivalente ni mecanismos estables de apoyo.
Desde una lectura territorial, el artículo plantea la necesidad de abordar la salud rural como una infraestructura básica del desarrollo, equiparable a otros servicios esenciales. Más allá de intervenciones sectoriales aisladas, se subraya la importancia de enfoques integrados que articulen atención sanitaria, servicios sociales y comunidad, y que permitan reducir las brechas internas del sistema.
El trabajo se presenta como una publicación divulgativa con base metodológica, orientada a la transferencia de conocimiento y a la reflexión estratégica. Su objetivo no es ofrecer soluciones cerradas, sino ordenar el campo, visibilizar límites estructurales y aportar un marco de lectura que permita situar la salud y los cuidados en el centro del debate sobre el futuro del medio rural.
1. Introducción
1.1. La salud como condición estructural del medio rural
La salud en el medio rural no puede interpretarse únicamente como un ámbito sectorial vinculado a la prestación de servicios sanitarios. Más allá de la existencia formal de centros, profesionales o dispositivos asistenciales, el acceso efectivo a la atención, la continuidad de los cuidados y la capacidad de respuesta ante situaciones de vulnerabilidad configuran una condición estructural que incide de forma directa en la viabilidad social y demográfica de los territorios rurales.
En estos contextos, la salud actúa como una infraestructura básica e intangible, comparable en importancia a la conectividad, el transporte o los servicios educativos. No garantiza por sí sola el desarrollo territorial, pero su fragilidad introduce barreras difíciles de compensar por otras vías. La percepción de inseguridad sanitaria —asociada al tiempo de respuesta, la distancia a los servicios o la falta de apoyo continuado— se convierte en un factor silencioso de despoblación y desarraigo, influyendo en decisiones vitales como la permanencia, el retorno o la llegada de nuevos habitantes.
Esta dimensión estructural adquiere especial relevancia en territorios caracterizados por la dispersión poblacional y el envejecimiento demográfico. En estos entornos, cualquier disfunción sanitaria tiene un impacto amplificado, afectando no solo a las personas directamente implicadas, sino al conjunto del sistema comunitario. La salud deja de ser un ámbito técnico para convertirse en un elemento transversal que condiciona la calidad de vida, la cohesión social y la sostenibilidad a medio y largo plazo del medio rural.
Abordar la salud rural desde esta perspectiva implica superar enfoques centrados exclusivamente en la dotación de recursos y adoptar una mirada territorial integrada, capaz de identificar cómo se articulan —o fallan— los distintos componentes del sistema. Solo desde esta lectura amplia es posible comprender las brechas existentes y plantear respuestas ajustadas a la complejidad real del medio rural.
1.2. El medio rural como sistema sanitario tensionado
El sistema sanitario en el medio rural opera bajo condiciones de tensión estructural que no siempre se reflejan en los indicadores administrativos o de cobertura formal. La existencia de atención primaria, dispositivos de urgencia o derivación hospitalaria no garantiza un acceso efectivo cuando intervienen factores como la distancia, el tiempo de desplazamiento, la escasez de profesionales o la discontinuidad asistencial. En este sentido, el problema no es únicamente la ausencia de servicios, sino la dificultad para utilizarlos en condiciones funcionalmente equivalentes a las de los entornos urbanos.
La fragmentación territorial y la baja densidad poblacional generan ineficiencias estructurales difíciles de resolver desde modelos organizativos diseñados para contextos urbanos o semiurbanos. El sistema sanitario tiende a apoyarse en economías de escala que penalizan a los territorios rurales, donde la dispersión incrementa los costes operativos y reduce la flexibilidad organizativa. Como resultado, la atención sanitaria rural se sostiene con frecuencia mediante soluciones de compensación —sobrecarga de profesionales, desplazamientos prolongados, derivaciones múltiples— que permiten mantener el sistema operativo, pero no lo fortalecen.
A esta tensión se suma el envejecimiento de la población rural, que incrementa la demanda de atención continuada, cuidados de larga duración y coordinación sociosanitaria. La coexistencia de una mayor necesidad asistencial con una menor disponibilidad de recursos genera un desequilibrio persistente que afecta tanto a la calidad objetiva de la atención como a la percepción subjetiva de seguridad sanitaria por parte de la población.
En este contexto, el sistema sanitario rural funciona más como un conjunto de equilibrios frágiles que como una estructura diseñada específicamente para las características del territorio. Su resiliencia descansa, en gran medida, en la capacidad de adaptación de los profesionales y en el apoyo informal de las comunidades locales. Sin embargo, esta dependencia de soluciones no estructurales introduce vulnerabilidades que se hacen visibles ante cualquier perturbación demográfica, organizativa o tecnológica.
1.3. Objetivo del estudio y enfoque del análisis territorial
El objetivo de este artículo es ofrecer un diagnóstico territorial de la salud y los cuidados en el medio rural desde una perspectiva sistémica, poniendo el foco en el acceso efectivo a la atención sanitaria, la disponibilidad de cuidados y las dinámicas que condicionan el bienestar cotidiano de la población. El análisis se aleja deliberadamente de enfoques centrados en la evaluación individual de servicios o profesionales y prioriza una lectura agregada del sistema, orientada a identificar brechas estructurales y patrones recurrentes.
Para ello, se adopta un enfoque territorial que concibe la salud como una infraestructura básica del desarrollo rural, integrada en un entramado más amplio de factores demográficos, sociales y organizativos. El estudio no persigue establecer rankings ni comparaciones competitivas entre territorios, sino construir una base analítica que permita comprender los límites del sistema y orientar la reflexión estratégica sobre posibles líneas de mejora.
Como herramienta de apoyo al análisis, se propone el Índice de Salud y Bienestar en Entornos Rurales (ISABER), concebido como un instrumento diagnóstico orientado a evaluar condiciones estructurales más que resultados clínicos. El índice permite ordenar y sistematizar información relevante sobre accesibilidad, cuidados y soporte comunitario, facilitando una lectura coherente del ecosistema sanitario rural sin reducir su complejidad a indicadores simplificados.
El alcance del trabajo es deliberadamente divulgativo con base metodológica, orientado a la transferencia de conocimiento y al debate informado. Los resultados deben interpretarse como una fotografía estructural del sistema en un momento determinado, útil para la reflexión estratégica y la toma de decisiones a escala territorial. Desde esta perspectiva, el artículo aspira a contribuir a una comprensión más completa del papel de la salud y los cuidados en el futuro del medio rural, situándolos en el centro de las dinámicas de sostenibilidad territorial.
2. Marco analítico del estudio
2.1. Accesibilidad sanitaria efectiva y brecha territorial en salud
La accesibilidad sanitaria en el medio rural no puede evaluarse únicamente a partir de la existencia formal de servicios o de la cobertura administrativa del sistema. La presencia de centros de atención primaria, dispositivos de urgencia o circuitos de derivación hospitalaria no garantiza, por sí misma, un acceso efectivo cuando intervienen variables territoriales que condicionan el uso real de dichos servicios. En este sentido, la brecha territorial en salud se manifiesta menos en la ausencia absoluta de recursos y más en la dificultad cotidiana para acceder a ellos en condiciones funcionales equivalentes.
Desde una perspectiva territorial, la accesibilidad sanitaria efectiva incorpora dimensiones que suelen quedar fuera de los indicadores convencionales. El tiempo necesario para llegar a una consulta, la dependencia de terceros para el desplazamiento, la frecuencia real de la atención o la continuidad en la relación asistencial influyen de manera directa en la experiencia sanitaria de la población rural. Estas fricciones acumuladas generan una carga invisible que afecta de forma desproporcionada a las personas mayores, a quienes presentan limitaciones funcionales y a los hogares con menor capacidad de apoyo.
Figura 2. Brecha territorial en salud: de la cobertura administrativa al acceso efectivo
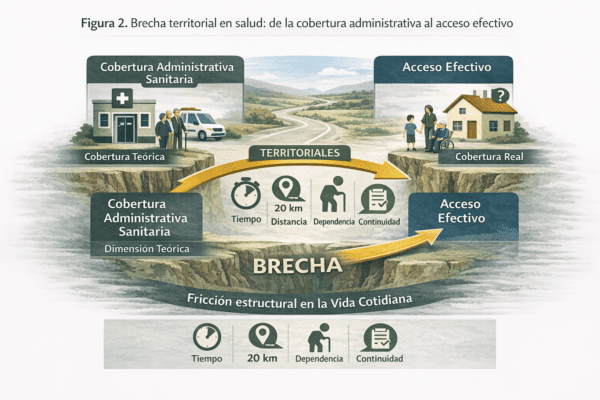 La figura ilustra la diferencia entre la cobertura formal del sistema sanitario y la accesibilidad real experimentada por la población rural, incorporando variables territoriales como tiempo, distancia, dependencia y continuidad asistencial. La brecha en salud se expresa así como una fricción estructural en la vida cotidiana, más que como una carencia absoluta de servicios.
La figura ilustra la diferencia entre la cobertura formal del sistema sanitario y la accesibilidad real experimentada por la población rural, incorporando variables territoriales como tiempo, distancia, dependencia y continuidad asistencial. La brecha en salud se expresa así como una fricción estructural en la vida cotidiana, más que como una carencia absoluta de servicios.
La brecha territorial en salud se configura, así, como un fenómeno estructural y persistente. No responde únicamente a déficits puntuales de dotación, sino a la interacción entre la organización del sistema sanitario, las características demográficas del territorio y su configuración espacial. En municipios pequeños y dispersos, cualquier ajuste en la oferta asistencial tiene un impacto amplificado, reforzando dinámicas de desigualdad que no siempre se reflejan en los datos agregados.
Entender la accesibilidad sanitaria desde esta óptica permite desplazar el foco desde la mera existencia de servicios hacia su uso real y sostenido en el tiempo. Esta distinción resulta clave para interpretar correctamente las limitaciones del sistema rural y para evitar lecturas simplificadoras que atribuyen los problemas de salud exclusivamente a decisiones individuales, hábitos o factores coyunturales, ignorando los condicionantes territoriales que estructuran dichas decisiones.
2.2. Telemedicina rural: expectativas, capacidades y límites reales
La digitalización sanitaria, y en particular la telemedicina, ha sido presentada de forma recurrente como una solución capaz de compensar las carencias estructurales del medio rural. Sin embargo, su potencial real depende de un conjunto de condiciones previas que no siempre se cumplen de manera homogénea en estos territorios. La existencia de herramientas digitales no garantiza su uso efectivo ni su integración funcional en la atención sanitaria cotidiana.
En el medio rural, la telemedicina actúa fundamentalmente como un complemento de la atención presencial, no como un sustituto. Su eficacia está condicionada por la conectividad disponible, el nivel de alfabetización digital de la población y la existencia de apoyo técnico y humano que facilite su utilización. Cuando estas condiciones no se dan, la digitalización puede incluso reforzar las brechas existentes, beneficiando a quienes ya disponen de mayores capacidades y dejando atrás a los grupos más vulnerables.
Además, la naturaleza de muchas necesidades sanitarias rurales —vinculadas a la cronicidad, la dependencia y la atención continuada— limita el alcance de soluciones exclusivamente digitales. La telemedicina puede mejorar el seguimiento de determinados procesos y reducir desplazamientos innecesarios, pero difícilmente sustituye el contacto presencial cuando se requieren evaluaciones clínicas directas, cuidados complejos o acompañamiento sostenido en el tiempo.
Desde una perspectiva analítica, resulta imprescindible evitar enfoques tecnoutópicos que sobredimensionan el papel de la digitalización sin atender a sus límites operativos. La telemedicina debe entenderse como una pieza más dentro de un sistema sanitario integrado, cuyo impacto positivo depende de su adecuación al contexto territorial y de su articulación con otros recursos sanitarios y sociales.
2.3. Redes comunitarias, cuidados invisibles y capital social rural
Uno de los componentes menos visibles, pero más determinantes, del sistema sanitario rural es el papel desempeñado por las redes comunitarias y los cuidados informales. En numerosos territorios, estas redes actúan como una infraestructura social de apoyo que compensa, de forma silenciosa, las limitaciones del sistema formal. Familiares, vecinos y apoyos comunitarios asumen funciones de acompañamiento, atención básica y soporte emocional que resultan esenciales para el bienestar cotidiano de la población.
Estos cuidados invisibles adquieren una relevancia especial en contextos de envejecimiento avanzado y dependencia funcional, donde la demanda de atención supera con frecuencia la capacidad de respuesta de los servicios institucionales. La fortaleza del capital social rural permite sostener situaciones que, en ausencia de apoyo comunitario, resultarían inviables. Sin embargo, esta capacidad de resiliencia no es homogénea ni ilimitada, y depende de factores como la cohesión social, la estabilidad demográfica y la disponibilidad real de personas cuidadoras.
La dependencia estructural de las redes informales introduce, además, una dimensión de desigualdad poco explorada. Allí donde estas redes se debilitan —por despoblación, envejecimiento o ruptura de vínculos— el impacto de las carencias sanitarias se intensifica. La invisibilización de estos cuidados dificulta su reconocimiento institucional y la adopción de medidas de apoyo que permitan sostenerlos a medio y largo plazo.
Incorporar el análisis de las redes comunitarias al marco sanitario permite ampliar la comprensión del sistema rural más allá de sus componentes formales. La salud en el medio rural no se construye únicamente en los centros sanitarios, sino en un entramado de relaciones, apoyos y cuidados que condicionan la capacidad real de las personas para afrontar situaciones de enfermedad, dependencia o vulnerabilidad.
3. Metodología del análisis territorial
3.1. Enfoque metodológico y principios del análisis
El análisis desarrollado en este artículo adopta un enfoque territorial, sistémico y estructural, orientado a comprender cómo se configuran las condiciones de salud y cuidados en el medio rural más allá de la evaluación puntual de servicios, dispositivos o resultados clínicos. La metodología no persigue medir el desempeño asistencial ni la calidad sanitaria en términos técnicos, sino identificar los factores territoriales que condicionan el acceso efectivo al bienestar en contextos rurales.
Este planteamiento parte de una premisa central: los problemas de salud en el medio rural no pueden interpretarse adecuadamente mediante indicadores aislados o sectoriales. Su comprensión exige una lectura integrada que considere la interacción entre estructura demográfica, organización del sistema sanitario, configuración territorial y soporte comunitario. En este sentido, el análisis se sitúa deliberadamente en un nivel intermedio entre la investigación académica y la transferencia de conocimiento aplicada, propio del enfoque Think Tank.
El estudio se apoya en un principio de prudencia metodológica. Frente a aproximaciones basadas en rankings, comparaciones simplificadas o indicadores sintéticos cerrados, se prioriza una lectura contextualizada que permita interpretar los resultados sin perder de vista la heterogeneidad interna del medio rural. El objetivo no es clasificar territorios, sino hacer visibles patrones estructurales que condicionan la experiencia sanitaria y el bienestar cotidiano de la población.
3.2. Fuentes de información y criterios de selección
El análisis se ha construido a partir de fuentes públicas, oficiales y verificables, combinando información estadística, documentación institucional y literatura especializada. Esta elección responde a un doble criterio: garantizar la trazabilidad del diagnóstico y asegurar su replicabilidad en otros contextos territoriales.
Entre las principales fuentes utilizadas se incluyen:
-
Datos demográficos y territoriales sobre envejecimiento, dispersión poblacional y estructura por tamaño de municipio.
-
Documentación institucional sobre atención primaria, organización del sistema sanitario y planificación de servicios.
-
Informes y estudios sobre dependencia, cuidados de larga duración y envejecimiento.
-
Análisis sobre digitalización sanitaria, telemedicina y brecha digital en entornos rurales.
-
Literatura técnica y científica sobre desigualdades territoriales en salud y capital social.
La selección de fuentes se ha realizado atendiendo a su relevancia territorial y operativa, priorizando aquellos materiales que permiten interpretar la salud rural desde una perspectiva estructural. Se ha evitado un uso extensivo de referencias normativas o marcos teóricos abstractos que no aportan valor directo al diagnóstico territorial.
3.3. Construcción del Índice de Salud y Bienestar en Entornos Rurales (ISABER)
Como instrumento de apoyo al análisis se ha diseñado el Índice de Salud y Bienestar en Entornos Rurales (ISABER), concebido como una herramienta diagnóstica orientada a ordenar y sistematizar información relevante sobre la salud y los cuidados en el medio rural. El índice no persigue la obtención de puntuaciones cerradas ni la elaboración de rankings comparativos, sino facilitar una lectura estructural del sistema.
El ISABER se articula en torno a tres dimensiones analíticas complementarias, que recogen los principales condicionantes territoriales del bienestar rural:
-
Accesibilidad sanitaria efectiva, que integra factores asociados al tiempo y la distancia de acceso, la continuidad asistencial y la dependencia funcional en el uso real de los servicios sanitarios.
-
Capacidad de atención y cuidados, que incorpora elementos relacionados con la atención primaria, la gestión de la cronicidad y la disponibilidad de cuidados formales en el territorio.
-
Soporte comunitario y capital social, que recoge la presencia, fortaleza y funcionalidad de redes informales de apoyo y cuidados como infraestructura social del bienestar.
Figura 3. Índice de Salud y Bienestar en Entornos Rurales (ISABER): estructura analítica
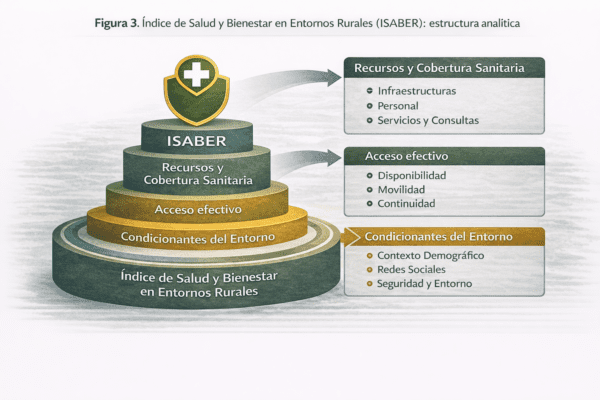 La figura presenta la arquitectura conceptual del ISABER y sus tres dimensiones constitutivas, concebidas para captar condiciones estructurales del sistema sanitario y de cuidados en el medio rural. El índice no mide resultados clínicos ni calidad asistencial, sino factores territoriales que condicionan la experiencia sanitaria y el bienestar cotidiano.
La figura presenta la arquitectura conceptual del ISABER y sus tres dimensiones constitutivas, concebidas para captar condiciones estructurales del sistema sanitario y de cuidados en el medio rural. El índice no mide resultados clínicos ni calidad asistencial, sino factores territoriales que condicionan la experiencia sanitaria y el bienestar cotidiano.
El índice no evalúa resultados clínicos ni niveles de calidad asistencial. Su finalidad es identificar condiciones estructurales que condicionan la experiencia sanitaria y el bienestar en el medio rural, evitando comparaciones engañosas entre territorios con escalas, recursos y trayectorias demográficas muy distintas. Esta elección metodológica responde a la necesidad de preservar la coherencia territorial del análisis y de no forzar lecturas competitivas.
La lógica del ISABER es deliberadamente no normativa. No establece umbrales de suficiencia ni objetivos óptimos, sino que actúa como un marco de lectura que permite interpretar el estado del sistema y sus tensiones internas. Esta aproximación resulta especialmente adecuada en contextos rurales, donde la heterogeneidad territorial exige cautela interpretativa y donde los indicadores convencionales suelen capturar solo una parte limitada de la realidad.
3.4. Alcance del diagnóstico y criterios de interpretación
El alcance del análisis es transversal y descriptivo, orientado a ofrecer una fotografía estructural del sistema de salud y cuidados en el medio rural en un momento determinado. Los resultados deben interpretarse como un diagnóstico de contexto, no como una evaluación del impacto de políticas concretas ni como una medición longitudinal de la evolución del sistema.
Dado el carácter divulgativo con base metodológica del trabajo, se ha optado por un nivel de agregación que permita extraer conclusiones de interés territorial sin perder de vista la diversidad interna del medio rural. Esta elección implica asumir ciertas limitaciones, como la imposibilidad de capturar variaciones microterritoriales o dinámicas locales muy específicas. No obstante, el enfoque adoptado resulta adecuado para identificar patrones estructurales y brechas recurrentes.
Los criterios de interpretación del ISABER se apoyan en la lectura conjunta de sus dimensiones, evitando el análisis aislado de variables. Ningún componente se considera explicativo por sí solo; los resultados adquieren sentido únicamente en relación con el contexto demográfico, territorial y organizativo en el que se inscriben.
Este enfoque metodológico permite situar la salud y los cuidados en el medio rural como un problema territorial complejo, que no admite soluciones simples ni sectoriales. Al mismo tiempo, proporciona una base sólida para orientar la reflexión estratégica, el diseño de políticas integradas y futuras investigaciones de mayor profundidad analítica.
4. Resultados del diagnóstico territorial
4.1. Acceso a los servicios sanitarios: atención primaria, urgencias y especialización
El diagnóstico territorial pone de manifiesto que las principales limitaciones de la salud en el medio rural no se derivan, en la mayoría de los casos, de la inexistencia formal de servicios sanitarios, sino de las dificultades reales para acceder a ellos en condiciones funcionales adecuadas. La atención primaria continúa siendo el eje vertebrador del sistema sanitario rural, pero su capacidad operativa se ve condicionada por factores estructurales que afectan tanto a la calidad de la atención como a la percepción de seguridad sanitaria por parte de la población.
En numerosos territorios rurales, el acceso a la atención primaria implica tiempos de espera más prolongados, una menor continuidad en la relación profesional-paciente y una mayor carga asistencial por profesional, derivada de la extensión geográfica de los cupos y de la dificultad para cubrir plazas de forma estable. Estas condiciones afectan de manera directa a la gestión de la cronicidad, a la prevención y al seguimiento de patologías, pilares fundamentales de la salud en contextos envejecidos.
Las limitaciones se intensifican en el ámbito de la atención urgente. La distancia a los centros hospitalarios, la dependencia de recursos de transporte y la incertidumbre sobre los tiempos de respuesta generan una percepción de vulnerabilidad estructural, especialmente entre personas mayores y hogares con alta dependencia funcional. Aunque los dispositivos de urgencia existen formalmente, su accesibilidad real está condicionada por variables territoriales que no siempre se incorporan a la planificación sanitaria.
El acceso a la atención especializada constituye uno de los principales cuellos de botella del sistema sanitario rural. La necesidad de desplazamientos prolongados, la fragmentación de las citas y la escasa coordinación entre niveles asistenciales introducen una carga adicional que afecta de forma desproporcionada a la población rural. Estas dificultades no solo inciden en la experiencia del paciente, sino que generan desigualdades funcionales que permanecen ocultas en los indicadores agregados de cobertura.
Desde una lectura territorial, estos resultados evidencian que el problema del acceso sanitario en el medio rural no puede abordarse únicamente mediante ajustes puntuales en la oferta de servicios. La combinación de dispersión, envejecimiento y organización del sistema produce fricciones persistentes que requieren enfoques integrados y adaptados a las condiciones reales del territorio.
4.2. Infraestructura digital sanitaria y uso efectivo de la telemedicina
El análisis de la infraestructura digital sanitaria muestra una adopción desigual de herramientas de telemedicina en el medio rural. Si bien se han producido avances significativos en la disponibilidad de soluciones digitales, su uso efectivo presenta limitaciones relevantes cuando se analizan desde una perspectiva territorial y no meramente tecnológica.
La existencia de plataformas de teleconsulta, receta electrónica o seguimiento remoto no se traduce automáticamente en una mejora del acceso sanitario. En muchos territorios rurales, la conectividad irregular, las brechas de alfabetización digital y la falta de acompañamiento técnico dificultan la integración de estas herramientas en la práctica cotidiana, especialmente entre la población de mayor edad.
Figura 4. Capacidades y límites de la telemedicina en el medio rural
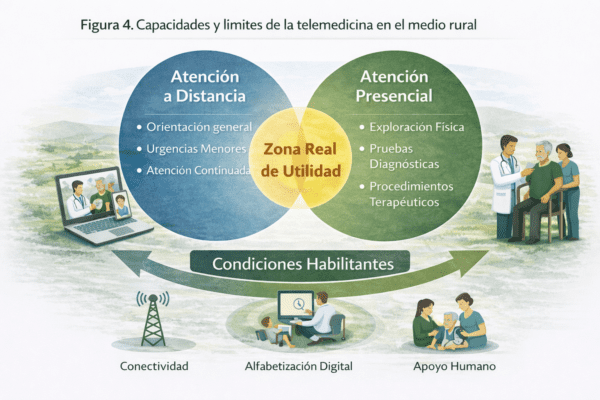 La figura delimita la zona real de utilidad de la telemedicina en entornos rurales, diferenciando entre necesidades sanitarias susceptibles de atención a distancia y aquellas que requieren presencialidad. Se visualizan las condiciones territoriales —conectividad, alfabetización digital y apoyo humano— que determinan su impacto efectivo.
La figura delimita la zona real de utilidad de la telemedicina en entornos rurales, diferenciando entre necesidades sanitarias susceptibles de atención a distancia y aquellas que requieren presencialidad. Se visualizan las condiciones territoriales —conectividad, alfabetización digital y apoyo humano— que determinan su impacto efectivo.
Además, la telemedicina tiende a beneficiar de forma selectiva a determinados segmentos de la población rural, generalmente aquellos con mayor autonomía funcional, mayor nivel educativo o mejor acceso a recursos tecnológicos. Esta selectividad introduce una brecha interna que puede reforzar desigualdades preexistentes si no se acompaña de medidas de mediación y apoyo presencial.
Por otra parte, la naturaleza de muchas necesidades sanitarias rurales limita el alcance de la atención a distancia. La gestión de la cronicidad avanzada, la atención a la dependencia o las situaciones que requieren evaluación clínica directa siguen dependiendo en gran medida de la presencialidad. En estos casos, la telemedicina actúa como un complemento funcional, pero no como una solución estructural capaz de sustituir el contacto directo.
Los resultados del diagnóstico indican que la digitalización sanitaria, cuando se aborda de forma aislada, tiene un impacto limitado sobre las brechas estructurales del sistema. Su potencial positivo depende de su integración en una estrategia territorial más amplia, que combine herramientas digitales con atención presencial, servicios sociales y apoyo comunitario, evitando enfoques tecnosolucionistas desconectados del contexto rural.
4.3. Redes comunitarias de apoyo y cuidados en el medio rural
Uno de los hallazgos más relevantes del diagnóstico es la centralidad de las redes comunitarias de apoyo y los cuidados informales en el sostenimiento del bienestar rural. En numerosos territorios, estas redes compensan de manera efectiva las limitaciones del sistema sanitario formal, proporcionando acompañamiento, atención básica y soporte emocional a personas mayores y dependientes.
Estas prácticas, profundamente arraigadas en la vida rural, permiten mantener situaciones de cuidado que, en ausencia de apoyo comunitario, resultarían difícilmente sostenibles. El capital social rural actúa así como una infraestructura invisible que sostiene el sistema sanitario, absorbiendo parte de la carga asistencial sin reconocimiento institucional equivalente.
Sin embargo, el funcionamiento de estas redes depende de equilibrios frágiles. La disponibilidad de personas cuidadoras, la proximidad geográfica y la estabilidad demográfica condicionan su capacidad de respuesta. Allí donde estos factores se debilitan —por despoblación, envejecimiento o ruptura de vínculos comunitarios— el impacto de las carencias sanitarias se intensifica de forma abrupta.
El diagnóstico muestra que los cuidados informales asumen una carga creciente en contextos de envejecimiento avanzado, sin mecanismos estables de apoyo ni reconocimiento formal. Esta invisibilización introduce riesgos significativos a medio plazo, tanto para las personas cuidadoras —frecuentemente mujeres— como para la sostenibilidad del propio sistema sanitario rural.
Desde una perspectiva territorial, la fortaleza de las redes comunitarias emerge como un factor diferencial, pero también como un punto crítico de vulnerabilidad. Su contribución al bienestar rural resulta incuestionable, pero su dependencia de dinámicas sociales no garantizadas exige una mayor integración en las estrategias de salud y cuidados a escala territorial.
4.4. Heterogeneidad territorial y brechas internas del sistema de salud rural
El análisis agregado de los resultados revela una heterogeneidad interna elevada en las condiciones de salud del medio rural. No todos los territorios rurales enfrentan las mismas limitaciones ni cuentan con los mismos recursos formales e informales. Esta diversidad introduce brechas internas que condicionan la equidad territorial y dificultan la aplicación de soluciones homogéneas.
Algunos territorios presentan configuraciones más resilientes, apoyadas en una combinación de atención primaria relativamente estable, uso funcional de herramientas digitales y redes comunitarias activas. En otros casos, la debilidad simultánea de estos elementos genera situaciones de vulnerabilidad acumulada que afectan de forma directa al bienestar de la población.
Esta heterogeneidad no responde únicamente a diferencias administrativas o presupuestarias. Las trayectorias demográficas, la estructura social y la organización local del cuidado influyen de manera decisiva en la capacidad del territorio para absorber tensiones sanitarias. La pérdida de población, el envejecimiento acelerado o la fragmentación del tejido comunitario amplifican los efectos de cualquier carencia sanitaria.
Los resultados ponen de manifiesto que la salud rural no puede abordarse desde enfoques uniformes. La identificación de brechas internas y de configuraciones más resilientes resulta esencial para diseñar intervenciones ajustadas al territorio y para evitar que las políticas sanitarias reproduzcan, de forma involuntaria, desigualdades existentes.
5. Interpretación territorial de los resultados
5.1. Salud y desarrollo rural: una relación estructural
Los resultados del diagnóstico confirman que la salud no puede considerarse un ámbito sectorial independiente dentro del medio rural, sino una condición estructural del desarrollo territorial. La accesibilidad sanitaria, la disponibilidad de cuidados y la capacidad de respuesta ante situaciones de vulnerabilidad influyen de forma directa en las decisiones de permanencia, retorno o abandono del territorio. Allí donde la salud se percibe como frágil o incierta, el arraigo se debilita y las dinámicas de despoblación se refuerzan.
Desde esta perspectiva, las carencias sanitarias actúan como un factor limitante transversal. No afectan únicamente al bienestar individual, sino que condicionan la viabilidad de proyectos familiares, económicos y comunitarios. La salud se convierte así en un elemento habilitante del desarrollo rural: no garantiza por sí sola procesos de dinamización, pero su ausencia introduce barreras difíciles de compensar mediante otras políticas sectoriales.
El análisis pone de manifiesto que las desigualdades en salud en el medio rural se expresan menos en términos de cobertura formal y más en términos de experiencia cotidiana. El tiempo, la distancia, la dependencia y la incertidumbre configuran una brecha territorial que afecta a la percepción de seguridad vital de la población. Esta dimensión subjetiva, a menudo invisibilizada, resulta clave para comprender por qué determinados territorios pierden población incluso cuando mantienen servicios básicos en términos administrativos.
Interpretar la salud como infraestructura territorial implica reconocer su papel central en la sostenibilidad social del medio rural. Cualquier estrategia de desarrollo que ignore esta dimensión corre el riesgo de actuar sobre los efectos sin abordar una de las causas estructurales del desequilibrio territorial.
5.2. Envejecimiento, dependencia y sostenibilidad del cuidado
El envejecimiento demográfico emerge como uno de los factores más determinantes en la configuración de la salud rural. La mayor prevalencia de enfermedades crónicas, la necesidad de cuidados continuados y el aumento de situaciones de dependencia generan una presión creciente sobre un sistema sanitario ya tensionado por la dispersión territorial y la limitación de recursos.
El diagnóstico muestra que una parte sustancial de la carga asistencial asociada al envejecimiento se desplaza hacia el ámbito de los cuidados informales. Familiares y redes comunitarias asumen funciones que desbordan el marco sanitario estrictamente clínico, sosteniendo la vida cotidiana de personas mayores y dependientes. Esta transferencia implícita de responsabilidades permite mantener equilibrios frágiles, pero introduce riesgos significativos a medio plazo.
La sostenibilidad del cuidado en el medio rural depende de factores que no están garantizados: disponibilidad de personas cuidadoras, proximidad geográfica, estabilidad demográfica y cohesión social. A medida que estos elementos se debilitan, la capacidad del territorio para absorber la carga del envejecimiento disminuye, generando situaciones de vulnerabilidad acumulada tanto para quienes reciben cuidados como para quienes los prestan.
Desde una lectura territorial, el envejecimiento no puede abordarse únicamente como un reto sanitario o social, sino como un desafío estructural que exige respuestas integradas. La falta de articulación entre atención sanitaria, servicios sociales y apoyo comunitario amplifica las desigualdades y compromete la sostenibilidad del sistema en su conjunto.
5.3. Gobernanza sanitaria rural y articulación público-comunitaria
Los resultados del análisis ponen de relieve la necesidad de repensar la gobernanza de la salud en el medio rural desde una lógica territorial integrada. El sistema sanitario formal, por sí solo, no absorbe la complejidad de las necesidades existentes, mientras que las redes comunitarias de cuidados operan con frecuencia sin reconocimiento ni coordinación suficiente. Esta desconexión limita la eficacia del conjunto y traslada la carga del ajuste a las personas y comunidades, de forma implícita y desigual.
Figura 5. Sistema integrado de gobernanza sanitaria y cuidados en el medio rural
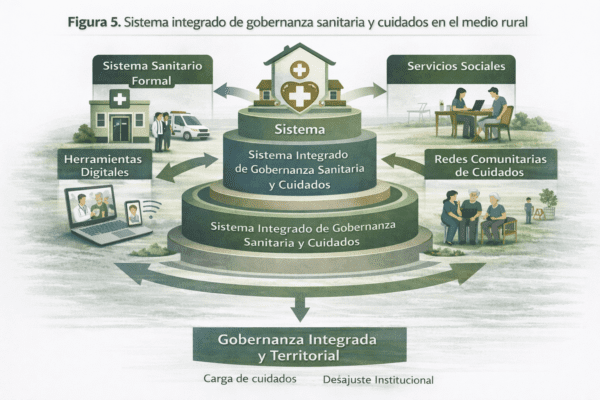 La figura representa la articulación necesaria entre sistema sanitario formal, servicios sociales, herramientas digitales y redes comunitarias de cuidados. Se visualiza el desajuste entre la carga real asumida por los cuidados informales y su limitado reconocimiento institucional, así como la necesidad de una gobernanza integrada de base territorial.
La figura representa la articulación necesaria entre sistema sanitario formal, servicios sociales, herramientas digitales y redes comunitarias de cuidados. Se visualiza el desajuste entre la carga real asumida por los cuidados informales y su limitado reconocimiento institucional, así como la necesidad de una gobernanza integrada de base territorial.
Una gobernanza sanitaria rural eficaz requiere articular de forma explícita los distintos niveles de intervención: atención primaria, servicios sociales, recursos comunitarios y herramientas digitales. No se trata de superponer estructuras ni de crear nuevos dispositivos administrativos, sino de coordinar funciones y responsabilidades en función de las características del territorio. La ausencia de esta articulación genera solapamientos, vacíos de atención y un uso ineficiente de recursos ya escasos.
El papel de las instituciones públicas resulta clave para reconocer y apoyar las dinámicas comunitarias sin instrumentalizarlas ni sustituirlas. Integrar las redes de cuidados en las estrategias sanitarias y sociales permite reforzar su sostenibilidad y reducir la vulnerabilidad asociada a su dependencia informal. Al mismo tiempo, esta integración exige marcos claros de corresponsabilidad que eviten trasladar responsabilidades estructurales al ámbito privado sin respaldo institucional.
Desde esta perspectiva, la gobernanza sanitaria rural no puede limitarse a la gestión de servicios, sino que debe incorporar una visión territorial del cuidado y el bienestar. Avanzar hacia modelos más integrados constituye una condición necesaria para reducir brechas, reforzar la equidad y situar la salud y los cuidados en el centro de las estrategias de desarrollo rural.
6. Implicaciones prácticas y líneas de mejora
6.1. Prioridades de intervención de bajo coste y alto impacto territorial
El diagnóstico territorial permite identificar un conjunto de intervenciones prioritarias que, sin requerir grandes inversiones estructurales, pueden generar mejoras significativas en la experiencia sanitaria y de cuidados en el medio rural. Estas actuaciones se sitúan en el nivel de los mínimos funcionales, orientadas a reducir fricciones cotidianas y a reforzar la accesibilidad efectiva al sistema.
Una primera prioridad reside en la estabilidad y continuidad de la atención primaria rural. La rotación frecuente de profesionales, la sobrecarga asistencial derivada de cupos extensos y la fragmentación territorial debilitan la relación asistencial y afectan de forma directa a la gestión de la cronicidad. Medidas orientadas a adaptar la organización de los cupos, flexibilizar modelos de atención en zonas de baja densidad y favorecer la permanencia de los profesionales pueden tener un impacto inmediato en la calidad percibida del sistema, incluso sin incrementos significativos de recursos.
Otra línea de intervención de alto impacto se sitúa en la optimización de los circuitos de derivación y coordinación con la atención especializada. Reducir desplazamientos innecesarios, mejorar la secuenciación de citas y reforzar la información al paciente contribuye a disminuir la carga asociada al acceso sanitario, especialmente entre personas mayores y dependientes. Estas mejoras organizativas reducen desigualdades funcionales que no suelen abordarse desde la planificación convencional.
En el ámbito digital, las intervenciones más eficaces no pasan necesariamente por el despliegue de nuevas herramientas, sino por el acompañamiento y la mediación. Facilitar el uso efectivo de la telemedicina mediante apoyo presencial, formación básica y adaptación de los servicios a las capacidades reales de la población permite ampliar su utilidad sin generar nuevas brechas. La clave no reside en la tecnología disponible, sino en su integración funcional en el territorio.
6.2. Reconocimiento institucional y fortalecimiento de las redes comunitarias
El papel de las redes comunitarias de cuidados, identificado como uno de los pilares del bienestar rural, requiere un reconocimiento institucional explícito. Su contribución al sostenimiento del sistema sanitario y social resulta incuestionable, pero su funcionamiento actual se apoya en gran medida en la informalidad, lo que introduce riesgos de agotamiento, desigualdad y vulnerabilidad a medio plazo.
Una línea de mejora prioritaria consiste en visibilizar, mapear e integrar estas redes a escala territorial, incorporándolas a las estrategias de salud y cuidados sin desnaturalizar su lógica comunitaria. El reconocimiento institucional no implica sustituir la acción local, sino dotarla de apoyo, coordinación y recursos básicos que permitan su sostenibilidad.
El fortalecimiento de las redes comunitarias pasa también por el apoyo a las personas cuidadoras, que asumen una carga creciente en contextos de envejecimiento avanzado. Medidas como el acceso a formación, el acompañamiento profesional, el apoyo psicológico o el reconocimiento formal de su labor pueden contribuir a reducir la vulnerabilidad asociada al cuidado informal y a mejorar la calidad de vida tanto de quienes cuidan como de quienes reciben cuidados.
Desde una perspectiva territorial, integrar las redes comunitarias en el ecosistema sanitario permite reforzar la cohesión social y reducir brechas internas. Su articulación con los servicios formales facilita una respuesta más adaptada a las necesidades reales del territorio y evita que el peso del ajuste recaiga exclusivamente en las comunidades locales.
6.3. De la salud como servicio a la salud como infraestructura territorial
Una de las principales conclusiones prácticas del análisis es la necesidad de replantear la salud rural más allá de la lógica de prestación de servicios. Entender la salud como infraestructura territorial implica reconocer su función habilitante del desarrollo rural y su interdependencia con otros ámbitos como la movilidad, la conectividad o los servicios sociales.
Este cambio de enfoque exige superar intervenciones sectoriales aisladas y avanzar hacia estrategias integradas que sitúen el bienestar en el centro de la planificación territorial. La coordinación entre políticas sanitarias, sociales y de desarrollo rural resulta clave para abordar de forma coherente los retos identificados en el diagnóstico.
Desde esta perspectiva, la mejora de la salud rural no se limita a reforzar el sistema sanitario, sino a crear entornos que faciliten el cuidado, la prevención y la vida cotidiana en condiciones dignas. La salud se convierte así en un eje transversal que debe incorporarse de manera explícita en las estrategias de desarrollo territorial, al mismo nivel que otras infraestructuras consideradas críticas.
Avanzar hacia esta concepción integrada no implica soluciones rápidas ni universales, pero sí un marco más adecuado para reducir desigualdades, reforzar la sostenibilidad social y situar la salud y los cuidados como uno de los pilares del futuro del medio rural.
7. Limitaciones del análisis y líneas futuras de investigación
El diagnóstico presentado en este artículo debe interpretarse teniendo en cuenta una serie de limitaciones inherentes a su enfoque, alcance y propósito. Estas limitaciones no constituyen debilidades metodológicas, sino consecuencias directas de una elección analítica deliberada orientada a ofrecer una lectura territorial estructural, comprensible y replicable.
En primer lugar, el análisis prioriza una escala territorial agregada, lo que implica dejar fuera dinámicas microterritoriales muy específicas. La realidad sanitaria del medio rural es profundamente heterogénea incluso dentro de un mismo ámbito administrativo, y las situaciones locales pueden diferir de forma sustancial en función de factores como la accesibilidad concreta, la organización informal del cuidado o la historia demográfica reciente. El enfoque adoptado permite identificar patrones estructurales, pero no sustituye estudios de caso detallados a escala municipal o comarcal.
En segundo lugar, el Índice de Salud y Bienestar en Entornos Rurales (ISABER) se concibe como una herramienta diagnóstica de base, orientada a evaluar condiciones estructurales y no resultados clínicos ni niveles de calidad asistencial. El índice no mide eficacia sanitaria, impacto en salud ni desempeño individual de servicios o profesionales. Sus resultados deben interpretarse como señales de contexto que permiten comprender las limitaciones del sistema, no como indicadores de funcionamiento óptimo o deficiente.
Otra limitación relevante se deriva del carácter transversal del análisis. El estudio ofrece una fotografía estructural del sistema en un momento determinado, sin incorporar una dimensión longitudinal que permita evaluar tendencias, procesos de mejora o deterioro a lo largo del tiempo. La ausencia de series temporales limita la posibilidad de analizar el impacto de reformas recientes, cambios organizativos o innovaciones tecnológicas en el medio rural.
Asimismo, el análisis se apoya fundamentalmente en fuentes públicas y verificables, lo que garantiza trazabilidad y coherencia, pero restringe el acceso a información interna o cualitativa de carácter sensible. Aspectos como la experiencia subjetiva de los usuarios, la carga emocional de los cuidados informales, las estrategias adaptativas de los profesionales sanitarios o las dinámicas relacionales dentro de las comunidades quedan parcialmente fuera del alcance del estudio.
Estas limitaciones abren, al mismo tiempo, líneas claras para futuras investigaciones. En primer lugar, resulta pertinente avanzar hacia fases analíticas posteriores del ISABER que incorporen métricas graduadas, indicadores de uso efectivo y ajustes por escala territorial. Este desarrollo permitiría una evaluación más fina de la eficiencia del sistema y de la relación entre condiciones estructurales y resultados en salud.
En segundo lugar, la aplicación del enfoque a estudios comparativos entre territorios rurales con características distintas facilitaría la identificación de factores contextuales, configuraciones más resilientes y buenas prácticas transferibles. La comparación entre modelos organizativos y trayectorias demográficas permitiría enriquecer la lectura territorial y avanzar hacia tipologías más precisas.
Finalmente, futuras investigaciones podrían profundizar en la articulación entre sistema sanitario, servicios sociales y redes comunitarias, incorporando metodologías cualitativas que visibilicen experiencias y dinámicas actualmente infrarrepresentadas. Este enfoque contribuiría a una comprensión más completa de la salud rural como infraestructura territorial y a la formulación de estrategias más ajustadas a la complejidad real del medio rural.
8. Conclusiones
El análisis desarrollado a lo largo de este artículo confirma que la salud y los cuidados en el medio rural no pueden abordarse como un ámbito sectorial ni como una cuestión exclusivamente sanitaria. Se trata de una infraestructura territorial básica, cuya solidez o fragilidad condiciona de forma directa el arraigo poblacional, la calidad de vida y la sostenibilidad social de los territorios rurales.
El diagnóstico muestra que las desigualdades en salud en el medio rural no se expresan principalmente en la ausencia formal de servicios, sino en una acumulación de fricciones estructurales vinculadas al tiempo, la distancia, la dependencia y la continuidad del cuidado. Estas fricciones afectan de manera persistente a la vida cotidiana de la población, especialmente a las personas mayores y vulnerables, y generan una percepción de inseguridad vital que influye en las decisiones de permanencia y abandono del territorio.
La digitalización sanitaria y la telemedicina emergen como herramientas necesarias, pero claramente insuficientes cuando se plantean como soluciones autónomas. Su impacto positivo depende de condiciones previas —conectividad, alfabetización digital y apoyo presencial— que no están garantizadas de forma homogénea en el medio rural. En ausencia de estas condiciones, la digitalización corre el riesgo de reproducir o intensificar brechas existentes, beneficiando a quienes ya disponen de mayores capacidades y dejando atrás a los grupos más vulnerables.
Uno de los hallazgos más relevantes del estudio es la centralidad de las redes comunitarias y los cuidados informales como soporte del bienestar rural. Estas redes constituyen una infraestructura social crítica que sostiene el sistema sanitario en contextos de envejecimiento y dispersión, aunque lo hacen sin reconocimiento institucional equivalente ni mecanismos estables de apoyo. Su fortaleza explica buena parte de la resiliencia del medio rural, pero su dependencia de equilibrios sociales frágiles introduce riesgos significativos a medio y largo plazo.
Desde una perspectiva territorial, los resultados evidencian una heterogeneidad interna elevada en las condiciones de salud del medio rural. Esta diversidad impide la aplicación de soluciones uniformes y refuerza la necesidad de enfoques adaptados a las características específicas de cada territorio. Identificar configuraciones más resilientes y brechas internas constituye un punto de partida esencial para diseñar intervenciones más eficaces y equitativas.
En términos estratégicos, el artículo plantea la necesidad de transitar desde una concepción de la salud como prestación de servicios hacia una visión integrada de la salud como infraestructura territorial. Este cambio de enfoque exige articular de forma coherente el sistema sanitario, los servicios sociales y las redes comunitarias, situando el bienestar en el centro de las políticas de desarrollo rural y superando enfoques fragmentados y sectoriales.
Como publicación divulgativa con base metodológica, este trabajo aporta un marco analítico replicable para el diagnóstico de la salud y los cuidados en entornos rurales y una lectura territorial que permite ordenar un debate frecuentemente disperso. Sus conclusiones no ofrecen soluciones cerradas, pero sí evidencias claras sobre la centralidad de la salud en el futuro del medio rural y sobre la necesidad de abordarla como uno de los pilares estructurales de la sostenibilidad territorial.
9. Fuentes y referencias
9.1. Fuentes de base para el análisis y la verificación
Instituto Nacional de Estadística (INE).
Datos demográficos y territoriales (estructura por edad, dispersión municipal, tamaño de municipio, densidad), utilizados para caracterizar el contexto rural y su presión estructural sobre salud y cuidados.
Ministerio de Sanidad.
Documentación oficial sobre atención primaria, planificación sanitaria y organización del sistema, utilizada para contextualizar el marco de acceso y la estructura asistencial en entornos rurales.
IMSERSO.
Informes y estadísticas sobre envejecimiento, dependencia y cuidados de larga duración, empleados para analizar la presión asistencial y la sostenibilidad del cuidado en el medio rural.
Federación Española de Municipios y Provincias (FEMP).
Materiales e informes sobre servicios públicos y condiciones de prestación en municipios pequeños, utilizados como referencia territorial y operativa.
Observatorio de la Atención al Paciente.
Informes sobre salud digital en el Sistema Nacional de Salud, utilizados para analizar el despliegue y los límites de la digitalización y la telemedicina en contextos rurales.
Consejo General de Colegios Oficiales de Médicos (CGCOM).
Documentación y posicionamientos sobre déficit de profesionales y tensiones en atención primaria, empleada como respaldo para interpretar cuellos de botella estructurales.
Nota metodológica: la disponibilidad, alcance y estado operativo de servicios sanitarios, servicios sociales y redes comunitarias pueden variar en el tiempo y entre territorios. Los resultados deben interpretarse como una fotografía estructural del sistema en el periodo considerado, no como una evaluación dinámica o longitudinal.
9.2. Fuentes para el marco analítico y la interpretación territorial
Organización Mundial de la Salud (OMS).
Documentación de referencia sobre atención primaria, orientación comunitaria y determinantes sociales de la salud, utilizada como marco conceptual general.
Organización Panamericana de la Salud (OPS).
Publicaciones sobre acceso universal a la salud y enfoques integrados, utilizadas como referencia comparada.
Institute of Health Equity.
Informes sobre desigualdad y equidad en salud, utilizados para reforzar el marco estructural de interpretación.
Literatura científica y técnica sobre desigualdades territoriales en salud, envejecimiento, cuidados informales, capital social y telemedicina, utilizada para contextualizar resultados y sostener la lectura sistémica.
9.3. Marco normativo e institucional de referencia
Marco normativo español aplicable a la organización del sistema sanitario y los servicios sociales, especialmente en lo relativo a atención primaria, dependencia y cuidados de larga duración.
Marco europeo de referencia sobre cohesión territorial, envejecimiento activo y acceso equitativo a servicios esenciales, utilizado como contexto general para la interpretación del reto rural.
9.4. Crédito metodológico
Elaboración propia.
Índice de Salud y Bienestar en Entornos Rurales (ISABER): definición conceptual, estructura analítica (tres dimensiones) y aplicación como herramienta diagnóstica para la lectura territorial de la salud y los cuidados en el medio rural.
Descarga del resumen visual
Este documento sintetiza los principales resultados del estudio, el enfoque metodológico y los hallazgos territoriales clave en un formato preparado para su difusión y presentación.
📄 Descargar resumen visual (PDF)
Título: Salud y cuidados en el medio rural: diagnóstico territorial y límites del sistema
Autoría: José Luis del Campo Villares · Antonio Blanco González
Editor: CreandoTuProvincia
Fecha: 25 de febrero de 2026
Tipo: Publicación divulgativa de análisis territorial con base metodológica

